2026
La inseminación artificial (IA) es uno de los tratamientos de reproducción asistida solicitados en las clínicas de fertilidad. Se trata de una técnica de baja complejidad clínica y con gran similitud fisiológica con el proceso de concepción natural. Este procedimiento facilita el encuentro entre el óvulo y el espermatozoide, ya que acorta la distancia que los espermatozoides deben recorrer y aumenta las probabilidades de fecundación puesto que la inseminación se realiza en el momento exacto de la ovulación.
Aunque el principio básico es el mismo en ambas modalidades de inseminación artificial, la procedencia de la muestra seminal determina variaciones. Comprender las diferencias entre usar semen de la pareja o de un banco de donantes en una inseminación artificial resulta fundamental para que los pacientes entiendan las implicaciones médicas y genéticas de su tratamiento de fertilidad.
¿Qué tipos de inseminación artificial existen?
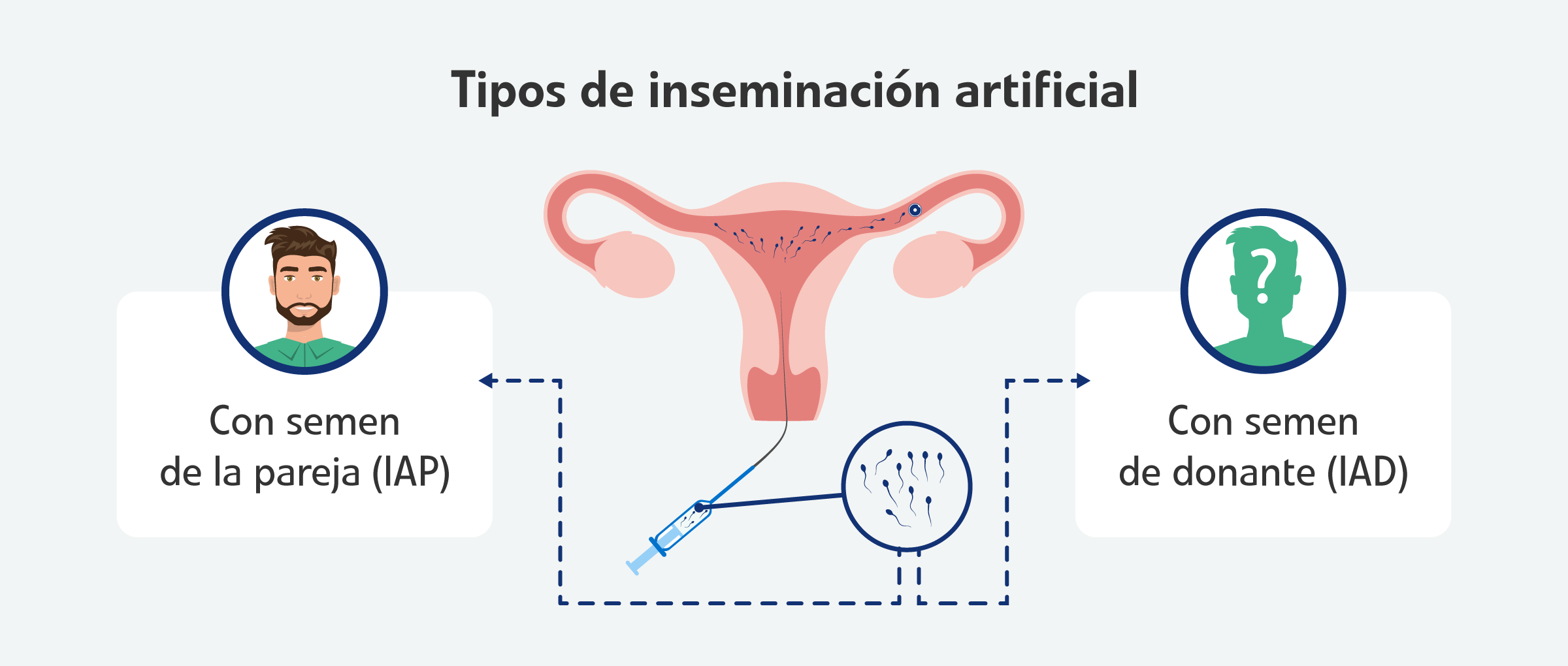
La distinción fundamental en este tratamiento de reproducción asistida no radica en la técnica de introducción del semen, que es idéntica en ambos casos, sino en el origen de los gametos masculinos, es decir, en la procedencia del semen.
Inseminación Artificial Conyugal u Homóloga (IAC)
La Inseminación Artificial de pareja (IAP), también llamada inseminación artificial conyugal (IAC) u homóloga, utiliza la muestra de semen de la pareja masculina. Las principales indicaciones de la inseminación con semen de la pareja son las siguientes:
- Esterilidad de origen desconocido.
- Esterilidad de origen femenino, ya sea por alteraciones en el cuello uterino, presencia de miomas, disfunciones ovulatorias como anovulación o el síndrome de ovarios poliquísticos, alteraciones en el moco cervical, etc.
- Alteración leve de la calidad seminal.
- Esterilidad de causa inmunológica por la presencia de anticuerpos antiespermatozoides.
Para garantizar la viabilidad del tratamiento, es imprescindible que el hombre cuente con un recuento de espermatozoides móviles (REM) suficiente tras el procesamiento del semen en el laboratorio. Además, otro de los criterios necesarios para llevar a cabo una inseminación artificial es que la mujer tenga al menos una de trompas de Falopio permeable.
Inseminación Artificial de Donante o Heteróloga (IAD)
La Inseminación Artificial de Donante (IAD) consiste en el uso de semen procedente de un banco de donantes anónimos. Esta opción reproductiva se indica en mujeres que desean afrontar la maternidad en solitario, parejas de mujeres o cuando el varón presenta azoospermia (ausencia de espermatozoides),enfermedades genéticas transmisibles o enfermedades de transmisión sexual.
Cabe destacar que la legislación española vigente establece rigurosamente que la donación de gametos debe mantener un anonimato estricto, impidiendo legalmente que los pacientes receptores conozcan la identidad del donante y viceversa. Además, los candidatos a donantes de semen son sometidos a rigurosos controles analíticos, genéticos y psicológicos para asegurar la máxima calidad y bioseguridad de las muestras empleadas en las clínicas de fertilidad.
Requisitos indispensables para una inseminación
No todas las pacientes son candidatas aptas para la realización de una inseminación artificial, ya que requiere que ciertas funciones fisiológicas de la mujer estén intactas. Por ello, el especialista evaluará los siguientes factores antes de determinar si es posible llevar a cabo una inseminación artificial:
- Permeabilidad tubárica: es necesario que las trompas de Falopio sean permeables para realizar una inseminación artificial, ya sea con semen de la pareja o como semen de donante. Dado que la fecundación ocurre en el tercio externo de la trompa, si existe una obstrucción, el óvulo y el espermatozoide jamás podrán encontrarse. Para evaluar la permeabilidad de las trompas de Falopio, el especialista solicitará una prueba conocida como histerosalpingografía (HSG), aunque también hay otras opciones como la histerosonosalpingografía (HyCoSy) donde se utiliza como contraste suero fisiológico o una espuma.
- Calidad de la muestra seminal (REM): tanto si la muestra es de la pareja como si es de donante, debe superar un umbral mínimo de calidad tras la capacitación espermática en el laboratorio. Se suele requerir un REM (Recuento de Espermatozoides Móviles) superior a 3-5 millones por mililitro. Cifras inferiores suelen derivar directamente a técnicas de alta complejidad como la Fecundación in Vitro (FIV) o ICSI.

Además de estos requisitos, la recomendación general para realizar una inseminación artificial es que la edad de la mujer no supere los 35-37 años. En el caso de las mujeres que deciden ser mamás en solitario, el límite de edad para realizar una inseminación artificial suele ser los 40 años. Esta limitación de edad para la inseminación artificial es debida a que conforme avanzan los años, la calidad ovocitaria de la mujer se reduce y, como consecuencia, también disminuye la probabilidad de embarazo con este tratamiento de fertilidad.
Paso a paso de la inseminación artificial
El proceso de inseminación artificial es igual tanto si se trata de una inseminación artificial con semen de la pareja como si se recurre a un donante de esperma.
- Estimulación ovárica controlada: a diferencia de la FIV, en la inseminación artificial la estimulación ovárica es muy suave. El objetivo es lograr el desarrollo de uno o máximo dos folículos ováricos para evitar el riesgo de embarazo múltiple. Se administran dosis bajas de gonadotropinas y se realizan controles ecográficos periódicos para monitorear el crecimiento folicular hasta que alcanzan los 18-20 mm.
- Capacitación espermática: la preparación de la muestra seminal es un paso crítico que ocurre en el laboratorio horas antes de la inseminación. Mediante técnicas de lavado y centrifugado, se eliminan el plasma seminal y los espermatozoides inmóviles o muertos, concentrando la muestra exclusivamente en aquellos con mejor movilidad y morfología, lo que incrementa su capacidad fertilizante.
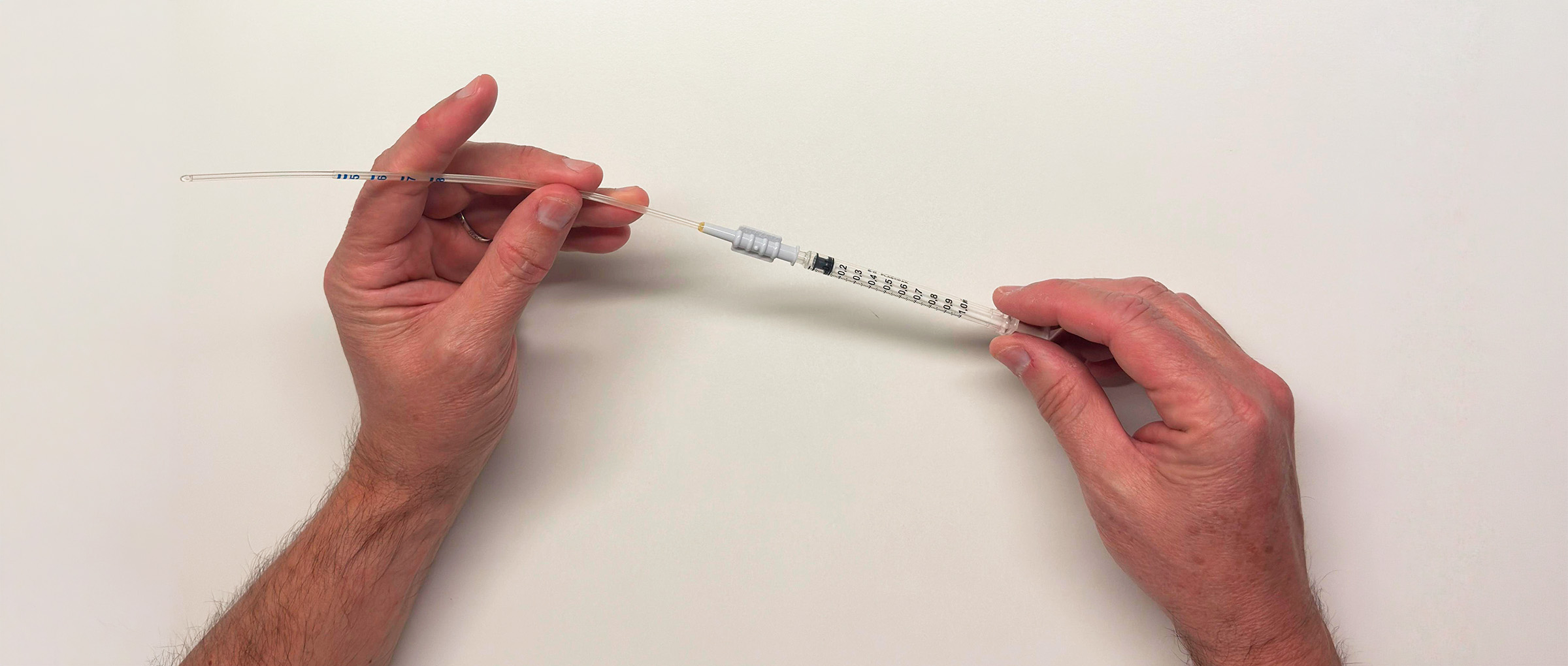
- Inseminación intrauterina: una vez inducida la ovulación (generalmente 36 horas después de aplicar la inyección desencadenante), se procede a la inseminación. Es un proceso ambulatorio, indoloro y que no requiere anestesia. Se introduce una cánula flexible a través del cuello uterino para depositar la muestra seminal capacitada directamente en el fondo del útero.
La mujer podrá regresar a casa sin problemas y continuar con su rutina diaria. A partir de este momento comienzan unos días de muchos nervios e incertidumbre conocido como betaespera.
Probabilidad de embarazo de la inseminación
Cuando se inicia un tratamiento de fertilidad, el mayor deseo es ver ese ansiado «positivo» a la primera, pero en reproducción asistida es vital ajustar las expectativas. En el caso de la inseminación artificial, al igual que ocurre en la FIV, su tasa de éxito es acumulativa. Esto quiere decir que la probabilidad de lograr un embarazo aumenta conforme se realizan varios intentos.
Pese a ello, siempre hay que tener en cuenta que los datos varían según la causa de la esterilidad y, sobre todo, la edad de la mujer, que es el factor más determinante en el pronóstico final. A modo general, las estadísticas de éxito de la inseminación artificial son las siguientes:
- La tasa de embarazo por ciclo de la inseminación artificial con semen de la pareja oscila entre el 15% y el 20%; mientras que si es con semen de donante ronda el 20% y 25%.
- La tasa de embarazo acumulada tras realizar 3 o 4 ciclos de inseminación artificial puede alcanzar hasta un 50-60%. No obstante, se trata de un dato general, ya que este porcentaje cambia si se tiene en cuenta la edad de la mujer.
Si después de varios intentos consecutivos de inseminación artificial no se ha conseguido la gestación, la recomendación clínica estándar es realizar una reevaluación del caso. En este punto, se aconseja la transición hacia técnicas de reproducción asistida de mayor complejidad que ofrecen un mayor control sobre el proceso de fecundación, como la fecundación in vitro (FIV).
Preguntas frecuentes
1.¿Es dolorosa la inseminación artificial?
No, la inseminación artificial es una técnica indolora. La introducción de la cánula a través del cuello uterino suele generar una sensación similar a la de una citología o una molestia menstrual muy leve. La inseminación artificial no requiere anestesia ni sedación, y la paciente puede retomar su vida normal inmediatamente después de salir de la consulta.
2.¿Existe riesgo de embarazo múltiple en la inseminación artificial?
Sí, existe un riesgo ligeramente aumentado de embarazo gemelar (alrededor del 10-15%) debido a la estimulación ovárica. Para minimizarlo, los especialistas realizan controles ecográficos exhaustivos y, si se detectan más de dos o tres folículos maduros, se suele cancelar la inseminación artificial para evitar complicaciones obstétricas.
3.¿Cuánto tiempo hay que esperar tras la inseminación para hacer el test de embarazo?
Se recomienda esperar unos 14 o 15 días después de la inseminación para realizar la prueba de embarazo en sangre (beta-hCG). Realizar un test de embarazo en orina antes de tiempo puede dar lugar a falsos negativos o falsos positivos (debido a la medicación utilizada para inducir la ovulación), por lo que la paciencia es clave durante la llamada «betaespera».
4.¿Cuál es la diferencia de precio entre IAP y IAD?
La Inseminación Artificial de Donante (IAD) tiene un coste superior a la inseminación artificial con semen de pareja (IAP). Esta diferencia en el coste de la inseminación artificial según la procedencia del semen se debe a que el precio de la IAD suele incluir los gastos derivados del banco de semen: selección del donante, compensación, pruebas genéticas y de salud realizadas al donante, y el proceso de criopreservación y descongelación de la muestra.